Fiebre reumática
Es un padecimiento inflamatorio, que puede tener una evolución aguda o subaguda, de carácter autoinmune, que puede involucrar articulaciones, corazón, SNC, y TCS. Puede producir daño miocárdico con secuelas como trastornos del ritmo (por daño al tejido de conducción), daño inespecífico al miocardio causando dilatación al corazón e Insuficiencia cardiaca, y en estructuras endocárdicas, lo cual tiene como consecuencia valvulopatía reumática.
Etiología
El estreptococo beta hemolítico del grupo A está involucrado en la génesis de la fiebre reumática. Este germen es aislado mediante exudado faríngeo en pacientes con amigdalitis aguda que precede al cuadro de fiebre reumática. La infección por este germen provoca la elevación de antiestreptolisinas, lo cual crea una respuesta inmune específica en contra de esta bacteria, este cuadro aparece de manera invariable en un brote agudo de fiebre reumática.
Un dato importante es que la sola infección por estreptococo no explica por sí misma la aparición de fiebre reumática, ya que como recordaremos, las infecciones estreptocócicas predominan en la etapa escolar, y no necesariamente todos los niños desarrollan fiebre reumática. Es decir que a pesar de que las faringitis estreptocócicas causan grandes epidemias, solo una pequeña porción de los pacientes infectados desarrolla esta enfermedad. Por lo tanto se dedujo que existe un factor predisponente para desarrollar fiebre reumática. Diversos estudios han sugerido que este factor posiblemente es heredado y que el paciente que lo porta es susceptible a padecer fiebre reumática cuando se pone en contacto con el estreptococo. Diversos estudios (Aut.Pantarroyo) han encontrado una proteína en las células mononucleares circulantes en el 75% de los pacientes que han padecido fiebre reumática, mientras que se encuentra solo en el 16% de los que no han padecido la enfermedad. Otros estudios (Zabrinskie y col.) encontraron en el 92% de los pacientes con fiebre reumática activa, un antígeno presente en los linfocitos B, lo cual indica que existen marcadores genéticos que condicionan susceptibilidad.
Epidemiología
Predominantemente se presentan en niños entre 5-15 años de edad sin preferencia por algún sexo. Predomina en países con clima templado. Pero el factor de riesgo más importante es el estado socioeconómico, debido a la falta de antimicrobianos en países en desarrollo. Otro factor importante es el hacinamiento.
Patogenia
La patogenia inmune de la enfermedad reumática no es aun dilucidada, existen solo algunos aspectos conocidos y estos son los que nos dan una idea sobre el mecanismo inmune que lesiona el corazón. El estreptococo beta hemolítico del grupo A, representa un estimula antigénico a través de alguna de las proteínas en su membrana, al ponerse en contacto con el monocito lo activa. Los linfocitos B (inmunidad humoral) van a reaccionar al antígeno, y estas células son las responsables de producir los anticuerpos para el estreptococo, también conocidos como antiestreptolisinas.
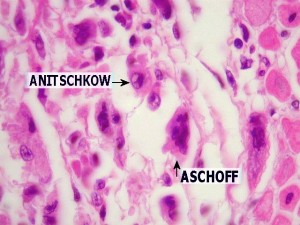
En los tejidos el monocito activado se convierte en macrófago y presenta el antígeno fijado en su membrana a los linfocitos T (inmunidad celular). Posiblemente los macrófagos activados se convierten en células gigantes llamadas células de Anitschkow (células con aspecto de ciempiés), y estas forman el nódulo de Aschoff, el cual es una lesión granulomatosa que aparece en el seno del miocardio y representa la reacción antígeno anticuerpo a nivel celular a su vez al nivel del miocardio. Los linfocitos T activados forman grandes cúmulos en los bordes de las válvulas cardiacas y dan lugar a valvulitis reumática, la cual se caracteriza por inflamación y formación de verrugosidades de los bordes valvulares. Estos linfocitos T activados producen linfocinas, las cuales pueden activar a los fibroblastos y con esto iniciar la producción de colágena. Estos procesos son los que explican probablemente la inflamación en la fase aguda de la enfermedad con valvulitis y miocarditis y sus secuelas cicatriciales (valvulopatía reumática).
Cuadro clínico
Las manifestaciones agudas de la fiebre reumática aparecen en el paciente después de 2-3 semanas de haber padecido un cuadro de faringoamigdalitis.
Los síntomas iniciales son: malestar general, astenia, adinamia, mialgias, artralgias, hiporexia, fiebre de predominio vespertino no muy elevada (no mayor a 38.5°C). En algunos casos puede haber gran ataque al estado general con postración extrema (mal pronóstico). Y a este cuadro clínico se le pueden agregar una o todas las siguientes manifestaciones:
-
Artritis
Sobre todo de las articulaciones “medianas”, principalmente se presentan con dolor, enrojecimiento, tumefacción e impotencia funcional, principalmente en rodillas, tobillos, codos y muñecas. Se suelen respetar las grandes y pequeñas articulaciones. Su característica principal es el carácter migratorio (saltón), es decir pasa de una articulación a otra y no deja secuelas permanentes después del brote agudo, pero puede existir que haya más de una articulación inflamada al mismo tiempo. En cuanto a la fisiopatología se debe a la inflamación extravascular de la cavidad articular por complejos inmunes y se acompaña de activación y consumo de complemento in situ. Hay que recordar que las artralgias son un síntoma inespecífico y no debe de tomarse como característico de la fiebre reumática.
-
Corea de Sydenham
Es la manifestación del ataque agudo al SNC y se localiza en los núcleos extrapiramidales, por ello su manifestación inicial es la corea, la cual se presenta con movimientos incoordinados e involuntarios de las extremidades y de los músculos de la cara y esto trae como consecuencia trastornos del habla. Suelen ser solo durante el estado de vigilia, desaparecen durante el sueño. La corea pueden durar semanas o meses, pero no deja secuela permanente en la función neurológica.
3. Nódulo subcutáneo de Meynet
Los nódulos subcutáneos aparecen en las superficies extensoras de las articulaciones, no son dolorosos, son móviles y son un signo específico de actividad reumática. Estas lesiones son menos dependientes de la inmunidad humoral (al igual que las del corazón).
-
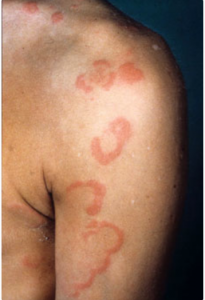
Eritema marginado
No es un signo frecuente, se caracteriza por la aparición de manchas redondeadas, confluentes, con borde eritematoso, no pruriginosas y se distribuyen en el tronco. Tiene un carácter migratorio.
-
Carditis reumática
Se caracteriza por pericarditis, miocarditis, endocarditis, por lo que realmente es una pancarditis.
Miocarditis
-
Miocardio contráctil:
La inflamación de la miofibrilla, produce la disminución de la fuerza contráctil y con ello la dilatación cardiaca. Clínicamente esto se manifiesta como cardiomegalia, taquicardia y ritmo de galope, lo cual en realidad nos dice que este es un cuadro de insuficiencia cardiaca. Esto se puede corroborar con una Rx de tórax y un ecocardiograma. En casos graves puede provocar una insuficiencia cardiaca con cardiomegalia que pueda llevar a la muerte del paciente. Si se prolonga la actividad reumática es capaz de dejar secuelas cicatriciales en la miofibrilla con dilatación cardiaca permanente.
-
Miocardio especializado:
En la etapa aguda, es común la presencia de bloqueo AV de primer grado (debido a la inflamación del nodo AV). Este trastorno de la conducción es reversible y desaparece cuando cesa el proceso inflamatorio. También puede presentarse extrasistolia auricular o ventricular. Estas arritmias a su vez pueden condicionar a la aparición de otras como taquicardia auricular o ventricular, flutter auricular, etc. Estos cuadros son más evidentes si se agregan trastornos electrolíticos como hipokalemia (por diuréticos), o por digitálicos. Este ataque puede dejar focos cicatriciales de fibrosis los cuales se manifiestan según el sitio afectado (bloqueo intraauricular, bloqueos de rama, extrasístoles auriculares y ventriculares, etc.)
Histológicamente se ha mostrado la infiltración de monocitos y fibrosis lenta y progresiva, la patogenia se debe principalmente a la inmunidad celular.
Endocarditis
Se caracteriza por valvulitis. Se lleva a cabo principalmente en el aparato valvular, tanto en el borde libre de las valvas como en las comisuras y también puede ser en las estructuras subvalvulares. Hay formación de pequeñas verrugosidades de material fibrinoide y gran infiltración de células mononucleares, sobre todo linfocitos T. La válvula mitral es la más afectada y esta inflamación condiciona a insuficiencia mitral. La insuficiencia mitral clínicamente se manifiesta como un soplo sistólico que se localiza en el ápex, grado II a III y se suele acompañar de un retumbo funcional por hiperflujo, al cual se le ha llamado retumbo de Carey-Coombs. Con el tiempo, las consecuencias cicatriciales en las valvas hacen que la etapa aguda que produjo insuficiencia mitral, se convierta en estenosis mitral a consecuencia de la fusión de las comisuras valvulares, y ahora el retumbo es consecuencia de la estenosis. En otros casos predomina la retracción de los bordes valvulares y la fusión de las cuerdas tendinosas, esto impide la coaptación completa de los velos valvulares y por ello en este caso la consecuencia final es la insuficiencia mitral. Entonces se pueden mezclar ambos mecanismos y dejar como secuela tanto la fusión de las comisuras (estenosis mitral) o retracción de los velos valvulares (insuficiencia mitral), lo que constituye una doble lesión mitral. Estudios a largo plazo de valvulitis reumática (Instituto Nacional de Cardiología de México) han demostrado que un solo brote de fiebre reumática deja como secuela insuficiencia mitral ligera con poca o nula repercusión. Mientras que en los pacientes que habían padecido 2 o 3 brotes la secuela final era la doble lesión mitral y estenosis mitral pura, la cual culminaba en tratamiento quirúrgico.
En frecuencia después de la válvula mitral, la siguiente más afectada es la válvula aórtica y la fisiopatología es semejante, ya que en la fase aguda se hace evidente la insuficiencia sigmoidea y después la cicatrización va fusionando las comisuras hasta constituir una doble lesión aortica, es más raro la estenosis aortica pura.
En resumen podemos decir que de manera más frecuente se afectan las válvulas del corazón izquierdo.
El daño a la válvula tricúspide es mucho menos frecuente, pero en diversos estudios donde se realizaron ecocardiografía bidimensional y Doppler, se reconoció que quizá la afectación tricuspídea sea más frecuente de lo que pensamos, sobre todo la doble lesión tricuspídea o estenosis tricuspídea pura. Es difícil diagnosticarla debido a que se suele demostrar en la fase inactiva de la enfermedad. Por otro lado solo en casos muy poco frecuentes se afecta la válvula pulmonar.
Es importante mencionar que en cada brote sucesivo agrava el daño a la válvula atacada y aumenta la posibilidad de que las otras también se vean afectadas.
Pericarditis
La pericarditis reumática es consecuencia de inflamación en las hojas del pericardio, produciendo una pequeña cantidad de derrame, esto se manifiesta clínicamente por dolor pericárdico, con localización precordial , continuo, puede ser intenso y de carácter opresivo o quemante y tiene 3 características clásicas: se exacerba con movimientos respiratorios, con lateroflexión del tronco y el decúbito dorsal. Este síntoma se acompaña a la auscultación pericárdica. El brote de fiebre reumática es autolimitado, su duración es en promedio 6-8 semanas, si el paciente está repetitivamente expuesto al contacto con el estreptococo reumatogénico puede desencadenar brotes de actividad reumática reiterada que clínicamente se hacen evidentes por un cuadro que puede tener una duración de meses.
Laboratoriales
No existe ningún laboratorial es específico para la enfermedad reumática. Algunos que pueden ser útiles son:
-
Biometría hemática: en esta podemos encontrar leucocitosis con neutrofilia, así como el aumento de la sedimentación globular.
-
Proteína C reactiva: el examen es positivo en todos aquellos con un brote de fiebre reumática, pero como sabemos el examen es inespecífico, ya que solo indica inflamación tisular.
-
Hipergammaglobulinemia: esta aparece de forma inespecífica como respuesta inmune a un agente externo.
-
Antiestreptolisinas: son anticuerpos específicos que aparecen 2 semanas después de una infección estreptocócica y permanecen elevadas por hasta 3 meses. Normalmente se encuentran por arriba de 333Ul. No especifica de fiebre reumática, solo demuestra si el estreptococo estuvo presente en el paciente.
-
Cultivo de exudado faríngeo: es importante realizarlo si se sospecha de actividad reumática, pues en caso de ser positivo para estreptococo beta hemolítico del grupo A es indicación absoluta para el tratamiento de erradicación del germen.
-
Gammagrama cardiaco:
-
Fragmentos de anticuerpos monoclonales antimiosina marcados con Indio 111. Sensibilidad del 80%
-
Galio 67 que tiene afinidad específica para fijarse a los miocitos inflamatorios. Valor predictivo del 100% si se cuenta con clínica de fiebre reumática. Pero el hecho de ser positivos no son específicos solo si también se cumple con los criterios de Jones.
-
Ecocardiograma: puede ser un auxiliar diagnóstico, cuando demuestra dilatación ventricular con signos de falla contráctil. Pero para hacer el diagnóstico de fiebre reumática es necesario cumplir con los criterios de Jones. En el caso de encontrar insuficiencia mitral sin estenosis concomitante con ecocardiografía Doppler con un soplo de Corey – Coombs apaga el diagnostico de valvulitis reumática y hace más firme el diagnostico de miocarditis reumática.
Diagnóstico de fiebre reumática
Su diagnóstico solo se puede establecer si tomamos en cuenta hallazgos de laboratorio más manifestaciones clínicas. En el caso de la fiebre reumática contamos con los criterios de Jones, los cuales cuentan con criterios mayores y menores.
Evolución
Según el seguimiento de los pacientes ha demostrado que la valvulopatía mitral puede quedar como insuficiencia mitral pura en un 19% de los casos, doble lesión mitral en el 53% de los casos y estenosis mitral pura en el 23%. Solo el 5% no presentó secuela valvular. Entre otros hallazgos importantes se sugiere que la fibrosis y la cicatrización llevan a la estrechez valvular con mayor probabilidad entre más ataques de valvulitis haya producido el enfermo. La doble lesión mitral queda como secuela en el 50% de los pacientes sin que en esto influya el número de brotes. También es importante saber que en los pacientes en los que hubo solo un brote que dejó como secuela la insuficiencia mitral, no fue necesaria la realización de cirugía, sin embargo en caso de doble lesión mitral o estenosis mitral pura ( normalmente debido a 2 o más brotes) si fueron sometidos a cirugía. También es importante mencionar que en el 98% de los casos de valvulopatía aortica está acompañada de valvulopatía mitral. En el 84% con los pacientes que han presentado 2 o más episodios, hay afectación plurivalvular.
Carditis reumática en el adulto
Recordemos que la mayoría de casos se presentan entre los 5-15 años de edad (sobre todo etapa escolar) por lo tanto es excepcional que el primer brote de fiebre reumática aparezca en la edad adulta, por lo tanto todo adulto con fiebre reumática ya tiene secuela valvular establecida. Los criterios de Jones no son totalmente aplicables al adulto, debido a que suelen ser mucho menos evidentes algunos síntomas como el eritema marginado, los nódulos de Meynet o la artritis. A vece solo son demostrados en las necropsias. Se ha demostrado que la carditis es el único signo constante de actividad reumática en el adulto, pero esta es difícil de reconocer clínicamente en los adultos. Es posible que uno de los Laboratoriales más útiles para demostrar fiebre reumática en el adulto sea el Gammagrama cardiaco, sin embargo no ha sido del todo demostrado. En resumen la actividad reumática existe en el adulto, pero no hay un criterio seguro para asegurar su existencia.
Tratamiento
Medidas generales
Entre algunas podemos mencionar el reposo en cama, dieta blanda, administración de laxantes suaves (ya que el estreñimiento es favorecido por el reposo). Debemos indicar estas medidas por 4-6 semanas dependiendo de cada paciente y de su respuesta al tratamiento.
-
Erradicación del estreptococo
-
Penicilina procaínica: 800,000 UI por Vía IM c/ 24h x 10 días
-
Sulfametoxipiridazina : 1gr VO el primer día , después 500mg c/24 horas x 10 días
-
Eritromicina 250mg c/ 6 horas x 10 días
-
Dicloxacilina 500mg c/8 horas x 10 días
Tratamiento antiinflamatorio
-
Ácido acetilsalicílico: en su dosis antiinflamatoria que va entre 4-6 gramos al día repartido en 4 tomas. Procurando administrarlo con un inhibidor de la bomba de protones (Omeprazol) o un antagonista H2 (ranitidina), debido a su efecto irritante. Recordar no utilizarlo simultáneamente con el hidróxido de aluminio.
-
Corticoides: son potentes antiinflamatorios, sobre todo son utilizados en los casos más graves de fiebre reumática activa, pero tienen indicaciones limitadas debido a la gran cantidad de efectos adversos. Sus indicaciones son:
-
Pancarditis reumática grave: con dilatación cardiaca e insuficiencia cardiaca que ha llevado al paciente a una clínica grave a pesar de las medidas generales y la administración de digitálicos y diuréticos
-
Actividad reumática grave: aquellos en los que es florida la actividad reumática y tienen gran ataque al estado general a pesar de que la insuficiencia cardiaca esté controlada.
-
Actividad reumática persistente: Si después de un tratamiento adecuado de 1 mes el paciente persiste con las manifestaciones clínicas de la actividad reumática , debemos de repetir los cultivos de exudado faríngeo y cambiar el tratamiento de erradicación del estreptococo
-
En caso de utilizarlos se indican Prednisolona a una dosis de 40-60mg c/24 horas repartidos en 3 tomas x 3 semanas. Después se disminuyen a 5mg cada 2 días hasta alcanzar 30mg y después disminuir 2.5mg cada dos días hasta terminar el tratamiento.
También se deben de administrar inhibidores de la bomba de protones.
Tratamiento de la insuficiencia cardiaca
Consisten las medidas fundamentales en el reposo en cama, dieta hiposódica, medicación antiinflamatoria con corticoides.
El uso de digitálicos solo deberemos de indicarlo si las medidas anteriores no controlan el cuadro clínico. Es importante saber que la miocarditis hace más propenso al paciente a una intoxicación por digitálicos, por lo que hay que hacer un seguimiento muy estrecho del paciente y cuantificar de manera muy personalizada la dosis.
El uso de diuréticos es muy útil si a la clínica se han agregado congestión visceral y/o pulmonar. También es útil el uso de suplementos de potasio o diuréticos ahorradores de potasio, debido a que los diuréticos condicionan a la pérdida del mismo por el riñón
Profilaxis
Es importante hacer seguimiento de los pacientes después de un brote agudo de fiebre reumática. Por lo tanto debemos de hacer profilaxis para prevenir las recaídas, así que lo podemos prevenir con las siguientes medidas:
-
Nivel socioeconómico: mejorar las condiciones de hacinamiento e higiene.
-
Erradicación de focos sépticos: Revisión cuidadosa de caries dentarias y dar su tratamiento adecuado, igual en casos de sinusitis y faringoamigdalitis estreptocócica aguda o crónica. No se recomienda la amigdalectomía, a excepción de casos en los que las amígdalas se han convertido en criptas llenas se secreción purulenta y tejido necrótico, en las cuales ya no hay respuesta a los antibióticos, además de que ya no hay en ellas respuesta inmune, por lo contrario son focos sépticos para meningitis purulenta o abscesos cerebrales.
-
Antibióticos: Se da penicilina benzatínica a dosis de 600,000 UI por Vía IM cada 21 días en niños y 1, 200,000 UI para adolescentes y adultos. Con esto se obtiene una protección de 3-4 semanas. En el caso de adultos y ancianos con brote de fiebre reumática se recomienda la profilaxis de por vida, para prevenir la enfermedad plurivalvular. En caso de ser alérgico a la penicilina se puede dar Eritromicina 500mg/ día pero no es tan efectiva como la penicilina.
Fuente: Cardiología , Guadalajara.