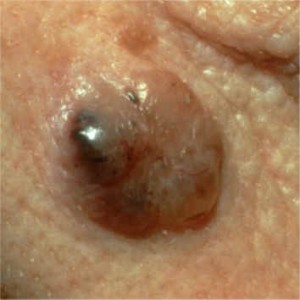
Carcinoma Basocelular
- Neoplasia de células no queratinizadas en la capa basal de la epidermis
- Es el cáncer de piel más frecuente de la especie humana representa el 75% de todos los cánceres de piel
Generalidades
- El 80% se presenta en la cabeza
- ¾ partes se encuentran en la zona centro facial : labio superior, nariz, parpados inferiores y frente
- No afecta palmas, plantas o mucosas
- Casi nunca hay metástasis ,adenopatía regional o reacción inflamatoria
- Se puede diagnosticar de manera temprana
- Sobre todo se presenta en personas blancas con exposición de piel al sol
- Es asintomático
- Crece 0.5cm/año
- Entre sus formas clínicas de presentación: Exofítico , plano ulcerado
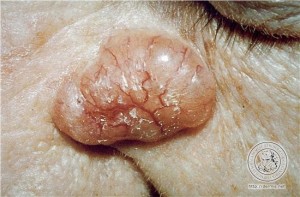
Formas de presentación clínica
- Exofítico o nodular, pseudoquístico , vegetante
- Plano ( sinónimos = superficial , plano cicatricial, morféico , morfeiforme)
- Ulcerado( Sinónimo= ulceroso, nódulo ulceroso)
Estas formas pueden presentar pigmento azul obscuro o negro y entonces se puede llamar:
- Exofítico pigmentado
- Plano pigmentado
- Ulcerado pigmentado
Pueden también existir formas combinadas por ejemplo: Exofítico ulcerado pigmentado
- Es común que tenga borde perlado brillante
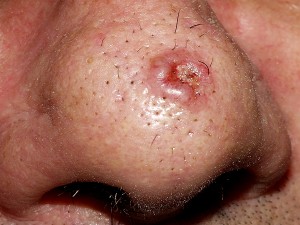
Clasificación histológica
- No diferenciado: es sólido , representa el 70% de todos los CA basocelulares, forman cordones de células basófilas
- Diferenciado:
- Queratósico: células se diferencian a estructuras que recuerdan un folículo piloso
- Adenoide: Similares a glándulas sudoríparas
- Quístico: Similares a glándulas sebáceas
- Infiltrante: células dispersas, infiltran en la profundidad, sobre todo de este tipo es el plano o morfeiforme
- Metatípico: o basoescamoso, son dos tipos de células, es una combinación entre basocelular y espinocelular.
Tratamiento
- Depende de : tamaño, localización, edad del paciente
- Electrocirugía o cauterización y legrado : sobre todo en pequeños y superficiales, sobre todo en piel del tronco en ancianos, su desventaja es que no podemos hacer biopsia cuando lo extirpamos , y el resultado estético es variable
- Criocirugía: con nitrógeno líquido , no son siempre buenos los resultados estéticos
- Resección quirúrgica: es la más frecuente y la de primera elección, nos permite valorar histológicamente el tejido extirpado , el margen de seguridad es de 5mm , útil para >0.5cm sobre todo en surcos, región central , párpados y uniones mucocutáneas
- Cirugía de Mohs: extracción de áreas de tejido secuencialmente ,después se analizan con el microscopio para observar el grado de invasión y asegurarnos de que hemos removido el área de malignidad
- Técnica Mohs en tejido fresco: el tumor se extirpa sin prefijación , se corta de manera horizontal y se examina , sobre todo se utiliza en recidivas, enfermedad de curso prolongado y crecimiento esclerodermiforme
- Radioterapia: según el tamaño y la localización. Responden bien los tumores de parpados, nariz, y sitios vecinos a orificios. Sobre todo en ancianos o en los que no se puede realizar cirugía o lesiones que necesiten cirugía agresiva. Una de sus secuelas es la radiodermatitis crónica por radioterapia. No es eficaz en dorso de manos, oreja ni piernas.
Evolución y Pronóstico
- Es de crecimiento constante y lento
- Controles : a los 2,6 y 12 meses y después 6-12 meses x 5 años
- No suele dar metástasis, si acaso, destrucción por contigüidad
- Puede recidivar si los restos no fueron eliminadas, pueden aparecer bajo un injerto
- Tasas de curación del tumor primario 95-99% y 92% tras recidiva
- El paciente que ya tuvo tiene riesgo a tener otros
- Evitar la exposición al sol
- Los de peor pronóstico son : morfeiformes, con ulceración profunda, que recidiven después de cirugía o radioterapia, en el surco perinaasal, ángulo nasoorbitario, y región retroauricular
Carcinoma Epidermoide
- Más frecuente en piel y mucosas
- Se origina en queratinocitos
- Su volumen aumenta por presentarse en mucosa y cavidades en cabeza y cuello
- Se origina en sitios expuestos al sol
- Tiene estados precancerosos reconocibles
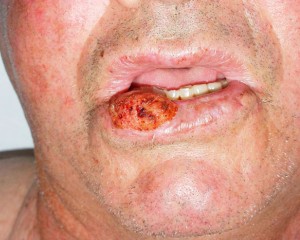
Factores predisponentes
- Luz solar
- Carcinógenos industriales (alquitranes)
- Úlceras crónicas
- Cicatrices de quemaduras
- Ingestión arsenical
- Radiación ionizante
- Masticar tabaco y nuez de betel
- Xeroderma pigmentoso ( genodermatosis)
- Epidermodisplasia verruciforme
- Lupus Eritematoso discoide
- Inmunodeprimidos
- Pacientes en fototerapia con PUVA
Clasificación clínica
- Superficial
- Nodular queratósico
- Ulceroso
- Nodular
- Vegetante
- Queratoacantoma
La mayoría se presenta en la cara (67.6%), después en extremidades superiores (12%), después en extremidades inferiores (8.2%), piel cabelluda, genitales, tronco y cuello.
Manifestaciones clínicas
- Aspecto de placas definidas
- Enrojecidas
- Las más invasivas son las nodulares con hiperqueratosis y pueden ulcerarse
- Hay antecedente de lesión precancerosa como: dermatitis solar crónica, queratosis solar, cicatrices crónicas, queilitis, etc.
Tratamiento
- Depende de la localización , tamaño y preservación máxima de estructura y función de los tejidos adyacentes
- La eliminación quirúrgica tiene menos incidencia de recurrencia
- Otros métodos : cirugía láser, criocirugía, quimioterapia oral e intralesional
Cirugía por escisión
- Según su localización con su margen 1-1.5cm
- Después de extirparlo se hace su evaluación histológica por congelación
- Útil en los carcinomas lineales paralelos a los pliegues de expresión
- Para los que son por dermatitis tardía por radiación
- En los que son >3cm en cuero cabelludo, frente y ext. Inferiores
- En los grandes CA de parpado , en comisuras labiales, en los que invaden cartílago o huesos
- Los que se originan de cicatrices, ulceras o fistulas
- En CA de pene, vulva y ano
- Si no hay ganglios palpables no hacer vaciamiento ganglionar , mejor hacer control periódico
- Según el grado de diferenciación, localización, y ganglios se hará en bloque o diferida (2-3 semanas)
Radioterapia
- En los menos diferenciados ( si están diferenciados son más radiorresistentes)
- Sobre todo en los más grandes que no se puede hacer electrocoagulación
- En los que la escisión puede ocasionar deformación ( nariz, labio, párpado y canto)
Quimioterapia
- Puede ser sistémica o regional
- Si se usa + cirugía o radioterapia aumenta la supervivencia
- Puede ser coadyuvante paliativo en tumores avanzados
- Tiene efectos secundarios serios en medula ósea , mucosas y piel
- La Bleomicina sistémica en los no operables, extirpados de manera incompleta o preoperatorios
- También 5 fluoracilo, mostaza nitrogenada de manera local
Melanoma
- Cáncer en los melanocitos
- Los melanocitos son células que produce el pigmento de la piel llamado melanina
- Es un tumor maligno de la piel
- El melanoma es la forma menos común pero la que tiene mayor mortalidad de los CA de piel
- Se puede desarrollar en cualquier parte del cuerpo
- Mujeres y hombres están afectados por igual
- Se presenta entre los 40-70 años
- Factores de riesgo:
- Exposición al sol >2 horas por día
- Trabajos con exposición al sol
- Raza blanca
- Hereditario
- Inmunosupresión
- Número elevado de nevos
- Nevos melanocíticos
- Nevos melanocíticos congénitos gigantes
Tipos de melanoma
- Melanoma nodular
- Melanoma acral-lentiginoso
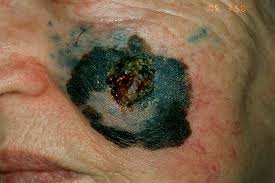 Melanoma de extensión superficial
Melanoma de extensión superficial- Melanoma amelanocítico
Melanoma nodular
- 15-30% de los casos
- Metástasis en el 50%
- Afecta a cualquier edad, en promedio 35-45
- Mayor incidencia en hombres
- Sobre todo en piel de cabeza, cuello y tronco
- Parece pápula azul-roja o azul-negra y se puede confundir con vesículas de sangre
Melanoma acral-lentiginoso
- Sobre todo negros, mestizos y orientales (35-60%) y en blancos es menor con 2-8%
- Mide aprox. 3cm tiene un periodo de evolución corto
- Metástasis
- Revisar palma de manos , planta de los pies, lecho ungueal
- En el lecho ungueal el paciente suele ir de manera tardía 5-18 meses después
Melanoma de extensión superficial
- Es el más común 70% de los casos
- En tronco y extremidades sobre todo , pero puede estar en cualquier parte
- Metástasis en 20-40% pero depende del espesor
Melanoma amelanótico
- Es el 2% de los casos
- Melanocitos sin melanina
- Sobre todo en mujeres
- Metástasis en 75%
- 33% del diagnóstico se hace por la metástasis
Manifestaciones clínicas
- Regla del ABCD para hacer diagnóstico diferencial
- Asimetría : podemos hacer una línea imaginaria a la mitad y no corresponde a la otra
- Bordes irregulares: son bordes desiguales, irregulares, borrosos o dentados
- Color variable : combinación de colores, los lunares deben de ser de un solo color
- Diámetro : un lunar mide >6mm pero puede haber melanomas de 3-6mm
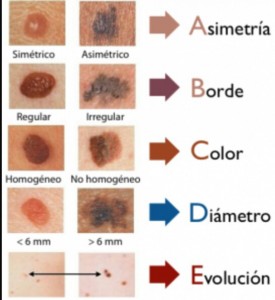
- Se puede hacer la vigilancia de nevos previos
- Entre los cambios iniciales son el color, prurito , aumento de tamaño y desarrollo de satélites
- Si ya están avanzados puede haber hemorragia y/o ulceración
Clasificación
- Se puede utilizar el sistema TNM ( también el espesor y la presencia o no de ulceración)
- Estadios I y II : enfermedad localizada , con enfermedad ganglionar regional
- Estadio III y IV con metástasis a distancia
- Para el grosor tumoral se utilizan dos sistemas
- Índice de Breslow : medición milimétrica del grosor
- Niveles de Clark: sistema basado en el nivel cutáneo de invasión
Tratamiento
- Etapa I
- Extirpación quirúrgica con un margen de piel normal
- La cantidad de piel normal depende del grosor del melanoma, si el grosor es >1mm se recomienda escisión amplia con márgenes de 1cm , si mide entre 1-2mm entonces 1-2 cm
- No es necesario quitar más de 2cm de piel normal
- Etapa II
- Si en el ganglio centinela hay cáncer , quitar todos los linfáticos del área
- Terapia adyuvante con alfa interferón
- Escisión
- Etapa III
- Escisión del tumor primario
- Resección de ganglios linfáticos
- Inmunoterapia con interferón
- SI hay varios deben de ser extirpados todos
- Etapa IV
- Tumores en piel o metástasis que producen síntomas extirparlos con cirugía
- Metástasis en órganos internos a veces se pueden extirpar, dependiendo del número, ubicación y síntomas
- Las que causen síntomas y no se puedan extirpar tratar con quimio o radioterapia
- La inmunoterapia con interferón o IL-2 puede ayudar a prolongar la vida.
Bibliografía
- Rodríguez García, R., Hechavarría Miyares, J. H., & Azze Pavón, M. D. L. Á. (2001). Cáncer de piel y ocupación. Revista Cubana de Medicina, 40(4), 266-272.
- Soto-Dávalos, B., Cortés-Flores, A., Bandera-Delgado, A., Luna-Ortiz, K., & Padilla-Rosciano, E. (2008). Neoplasia maligna en cicatriz de quemadura: úlcera de Marjolin. Informe de dos casos y revisión de la literatura. Cir Ciruj,76(4), 329-331.