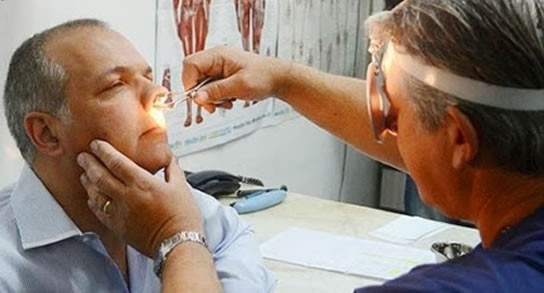
Epistaxis
La epistaxis o el sangrado a través de los orificios nasales suponen un elevado porcentaje de las urgencias otorrinolaringológicas. El sangrado nasal se relaciona con diversos factores que dañan la mucosa y las paredes de los vasos de la nariz.
La epistaxis llega a afectar hasta en un 10-12% de la población; aparecen más frecuentemente en niños mayores a 2 años y en ancianos, predominan en meses en que la humedad y la temperatura bajan (invierno) y en clima seco y cálido.
ANATOMÍA:
La irrigación de la nariz se origina en las ramas terminales de las arterias carótida externa y en menor proporción de la carótida interna, con un flujo sanguíneo más profuso en las regiones posteriores y superiores de la cavidad nasal.
-
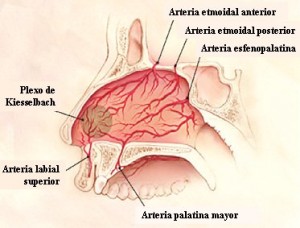
De la carótida externa emergen las arterias maxilar interna y la arteria facial. La rama más importante de la arteria maxilar interna es la arteria esfenopalatina, que emerge a través del foramen del mismo nombre, localizado en la parte posterior de la nariz, detrás del cornete medio. Se divide en una rama medial y una rama lateral. La rama medial es la arteria septal posterior que da diferentes ramas al septum nasal, y la porción lateral irriga la pared nasal lateral y los cornetes.
-
Otra rama terminal de la arteria maxilar interna es la arteria palatina mayor, que penetra por el foramen incisivo, de donde salen diversas ramas que irrigan la porción inferior del septum nasal.
-
El plexo de Woodruff, conocido también como plexo nasofaríngeo, se localiza en el centímetro posterior de la mucosa del piso nasal, meato inferior y meato medio. El plexo se extiende a la tira de mucosa vertical que cubre al cartílago de la trompa de Eustaquio y por arriba de la mucosa de la coana, que cubre al rostrum del esfenoides. Formado por las anastomosis entre las ramas de la arteria maxilar interna (nasal posterior, esfenopalatina y faríngea ascendente). Sin embargo, en un estudio reciente con técnicas de microdisección, se mostró que los vasos del plexo están formados por unos vasos de pared muy delgada, con escaso tejido muscular o fibroso, lo que corresponde a un plexo venoso.
-
De la arteria facial emerge la arteria labial superior, que se divide en dos ramas: septal y rama alar. La septal irriga la porción anterior del septum y al vestíbulo nasal; y la rama alar que irriga al ala nasal.
-
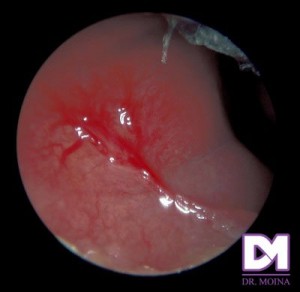
La arteria carótida interna irriga la nariz a través de las arterias terminales de la arteria oftálmica, de la que emergen la arteria etmoidal anterior, y una más pequeña, la arteria etmoidal posterior. Ambas irrigan la parte superior del septum y el cornete superior y se anastomosan con algunas ramas de la arteria esfenopalatina. El plexo de Kiesselbach localizado en el área de Little, se localiza a lo largo de la porción caudal del septum nasal, donde se anastomosan las ramas de las arterias esfenopalatina, palatina mayor, etmoidal anterior y de la arteria labial superior.
-
La arteria carótida interna irriga la nariz a través de las arterias terminales de la arteria oftálmica, de la que emergen la arteria etmoidal anterior, y una más pequeña, la arteria etmoidal posterior. Ambas irrigan la parte superior del septum y el cornete superior y se anastomosan con algunas ramas de la arteria esfenopalatina.
-
El plexo de Kiesselbach localizado en el área de Little, se localiza a lo largo de la porción caudal del septum nasal, donde se anastomosan las ramas de las arterias esfenopalatina, palatina mayor, etmoidal anterior y de la arteria labial superior.
CLASIFICACIÓN:
Las hemorragias las podemos clasificar según su intensidad y frecuencia del sangrado, en leve, moderada, severa, intermitente o continua y según su origen en superior, anterior o posterior. Desde el punto de vista anatómico, el ostium del seno maxilar es la línea divisoria que distingue entre un sangrado anterior y un sangrado posterior, que corresponden al plexo de Kiesselbach o también conocido como de Little y al de Woodruff respectivamente. El origen de la hemorragia suele ser anterior en un 90 -95% de los casos, siendo autolimitados en su mayoría. Con menor frecuencia nos encontramos con sangrado por la orofaringe y suele provenir de la arteria esfenopalatina o sus ramas.
Existen una serie de factores etiológicos que se dividen según la causa en locales y generales:
-Locales: sequedad de mucosas y traumatismos nasales digitales autoinducidos accidentales y quirúrgicos; uso de medicamentos tópicos, inhalación de cocaína, perforaciones septales, rinosinusitis infecciosas y alérgicas, deformidades septales, tumores nasosinusales y de cavum (benignos como pólipo sangrante de tabique y angiofibroma nasofaríngeo juvenil y malignos). El llamado pólipo sangrante del tabique es un hamartoma propio, aunque no exclusivo del embarazo, de localización anteroinferior y que sangra por manipulación.
– Generales: Arterosclerosis e HTA (en ancianos, sangrados más posteriores y de peor control), las alteraciones de la coagulación, PTI, insuficiencia hepática o alteraciones hormonales.
-Enfermedad de Rendu-Oseler: enfermedad hereditaria con múltiples telangiectasias en mucosas de fosas nasales, vía aerodigestiva superior y piel.
Manejo de una epistaxis:
-
Diagnóstico: se basa en una adecuada anamnesis (cuantía de la hemorragia y factores etiológicos asociados). Requiere el control de constantes (TA, FC), así como la localización del punto sangrante mediante: rinoscopia anterior, endoscopia nasal y exploración de la orofaringe.
-
Tratamiento: Según la gravedad, es preciso seguir una escala ascendente. Las epistaxis graves son aquellas que no pueden ser controladas con métodos convencionales (presión local, cauterización, taponamiento) y en las que no se identifica un sitio preciso de sangrado:
Sangrado Leve-Moderado:
-
Colocar al paciente con la cabeza ligeramente inclinada hacia abajo para evitar el escurrimiento de sangre hacia la orofaringe.
-
Se aspira la nariz o se le pide al paciente sonarse para extraer coágulos, costras y disminuir los factores locales de fibrinólisis.
-
Si se localiza el sitio sangrante, se comprimen ambas alas nasales durante varios minutos, manteniendo una presión uniforme sobre el septum nasal.
** Si el sangrado no cede o se identifica un vaso grande que pudiera volver a sangrar, se introduce una torunda de algodón saturada en una sustancia vasoconstrictora como oximetazolina, fenilefrina, xilometazolina o adrenalina, a la cual se le agrega un anestésico local como la pantocaína o lidocaína.
Si no funcionó lo anterior o el caso fue de gran calibre:
Cauterización:
-
Bajo visión con control preciso del vaso sangrante por rinoscopia en epistaxis anteriores y endoscopia en las posteriores.
-
Una vez anestesiada la mucosa nasal se cauteriza el vaso sangrante con nitrato de plata, ácido tricloroacético o ácido bórico.
-
Generalmente se controlan los sangrados del plexo de Kiesselbach.
-
Si el sangrado es recurrente o persistente, se procede a la electrocoagulación, radiofrecuencia o láser
Taponamiento nasal:
Anterior, durante 48 – 72 horas (si se mantiene más tiempo, se debe añadir antibiótico oral para evitar sinusitis) con:
> Material hemostático reabsorbible (surgicel, gelfoam).
>Gasa de borde
> Esponjas deshidratadas (merocel esponjas Kennedy).
-La lubricación de estos materiales disminuye la recurrencia de episodios hemorrágicos. No existe evidencia sobre la superioridad de una producto sobre otro.
-
Se inicia la colocación del taponamiento por debajo del cornete inferior
-
Introduce el taponamiento con movimientos de la pinza de bayoneta de adelante hacia atrás, y en capas horizontales colocadas en forma ascendente.
Posterior
Introduciendo una o dos sondas de Nelaton a través de las narinas, las que se extraen por la boca, se le anudan dos hilos resistentes de seda en la punta de las sondas, las cuales tienen en su extremo distal un taponamiento de gasa, con un hilo suelto que cae en la orofaroinge para facilitar la extraccion del taponamiento posterior. Se sacan las sondas por la nariz jalando los hilos, lo que permite colocar firmemente el taponamiento en la coana, y luego se introduce un taponamiento anterior.
-
Una alternativa, es la introducción de una sonda de Foley o cánulas prefabricadas, provistas de un balón pequeño posterior y uno más largo anterior.
Debido a las molestias causadas durante la introducción, mantenimiento, extracción y complicaciones de un taponamiento nasal posterior, y considerando la falla reportada de un 15% al 30% de los casos, muchos médicos prefieren la cauterización endoscópica o la ligadura arterial temprana.
– Embolización: maxilar interna (88% de éxito), facial.
– Ligaduras arteriales: esfenopalatina, carótida externa, maxilar interna, etmoidales. La tasa de éxito de los procedimientos de embolización y ligadura son similares.
Cuando se realiza un abordaje quirúrgico se puede elevar un colgajo de mucopericondrio para disminuir el flujo sanguíneo a la mucosa y corregir crestas o desviaciones septales que puedan estar causando las epistaxis debido a severas deformaciones cartilaginosas, flujo turbulento o irritación persistente de la mucosa.
Complicaciones de los taponamientos
-
Los taponamientos nasales alteran el funcionamiento del transporte mucociliar, laceran e inflaman la mucosa nasal; favorecen la estasis de moco, sangre y coágulos, lo que facilita la proliferación bacteriana.
-
Se pueden bloquear los orificios de drenaje de los senos paranasales y de la trompa de Eustaquio: Rinosinusitis aguda, otitis media aguda o hemotímpano
-
Todo paciente con un taponamiento posterior bilateral deberá ser hospitalizado.
-
Síndrome de Apnea de Sueño
-
Sinequias, ulceras, perforación del septum
Cuerpos extraños intranasales.
Se sospechará de cuerpos extraños intranasales ante una rinorrea unilateral purulenta y fétida con obstrucción en un niño. O en un adulto, habría que descartar primero la existencia de un carcinoma nasosinusal. El cuerpo extraño se ve mediante rinoscopia anterior o por medio de fibroscopia nasal, y a veces en la radiografía.
Se extraen arrastrándolos hacia afuera con el instrumental adecuado (gancho abotonado, no utilizar pinzas) y nunca empujarlo.
Traumatismos
La cara la podemos dividir en tercios. Tercio superior encontramos el techo de la órbita, la región nasoetmoidal y los senos frontales; en el tercio medio, el reborde orbitario inferior, el piso de la órbita, la pirámide nadas, los malares, el cigomático y los maxilares superiores con su arcada dental; en el tercio inferior, la mandíbula.
La nariz, compuesta por hueso, cartílago y tejidos blandos y su proyección central, la hace susceptible a lesiones, la mayoría son resultados de accidentes automovilísticos, deportes o caídas. De las fracturas faciales, la de los huesos propios de la nariz es la más frecuente, siendo mayor en hombres que en mujeres con una incidencia de 2:1. La población mayormente afectada se encuentra entre los 15 y los 30 años de edad y en pacientes de edad avanzada atribuidos a caídas.
Cualquier golpe dirigido hacia la cara puede modificar la anatomía de la nariz, causando lesiones óseas y cartilaginosas. Los niños sufren con mayor frecuencia lesiones en los cartílagos nasales, debido a un predominio de estos y a que los huesos nasales son más elásticos que en los adultos.
Los golpes frontales pueden causar fracturas deprimidas en la porción inferior de los huesos nasales, los golpes laterales pueden causar una depresión ipsilateral o cuando el golpe se incrementa, una fractura desplazada con deformidad y desviación (en forma de C) en la dirección de la fuerza del golpe. Los traumatismos con dirección arriba-abajo pueden fracturar el septum.
Clínica: Signos y síntomas de obstrucción nasal, asimetría, edema, equimosis, desviación de la nariz, depresiones, heridas, laceraciones cutáneas, epistaxis, crepitación, bordes óseos y fragmentos palpables, lesiones en la mucosa nasal.
Pruebas de Imagen: Pedir placas simples, en caso de fracturas complicadas, será necesario pedir TC para valorar más a detalle estructuras de la nariz, cara y cráneo.
Tratamiento: Reducción inmediata en los pacientes con una deformidad evidente o con compromiso funcional dentro de las 3 primeras horas, antes de que aparezca la inflamación. También necesitan tratamiento temprano aquellos con heridas abiertas o penetrantes en la nariz, hematomas septales o con compromiso de la vía aérea. Si el paciente está muy edematizado y no hay lesiones de consideración, esperar hasta que el edema haya disminuido. Para reducir los fragmentos se utilizan elevadores romo, como el mango del bisturí o los elevadores de Boies. Si los fragmentos están cabalgados, se recomiendan pinzas de Walsham o de Asch. Una vez reducida la fractura, los huesos tienen a colapsarse, por lo que se recomienza estabilizarlos con un taponamiento anterior y una fijación externa por medio de cintas adhesivas y una férula.
La reducción abierta está indicada en fracturas conminutas, desviaciones septales obstructivas, desplazamiento del borde caudal del septum, fracturas expuestas y fracturas antiguas. La reducción abierta, con rinoplastia cerrada o por abordaje externo permite la visualización, estabilización y fijación adecuada de los huesos y cartílagos de la nariz y en casos inestables o con pérdida de hueso, cartílago o piel, se pueden colocar placas, tornillos, alambres, injertos de mucosa, piel o cartílago.
Alrededor de la tercera semana tras el trauma, la fractura comienza a consolidarse en los adultos; en niños y jóvenes, ocurre antes.
Rinitis y sinusitis.
Introducción. Los senos paranasales son unas cavidades aéreas presentes en el interior del macizo facial.
Se consideran unas prolongaciones de la cavidad nasal, con la que mantienen una comunicación mediante los meatos por los ostium de drenaje de dichos senos.
Se presentan en número par, aunque a veces su tamaño es asimétrico como ocurre con frecuencia en el seno frontal.
El orden de desarrollo de los mismos es el siguiente: etmoides, esfenoides, maxilar y frontal; el mayor tamaño lo alcanza el seno maxilar.
Definición. En general, la rinitis y la sinusitis aguda son enfermedades inflamatorias de la nariz y los senos que duran menos de 4 semanas.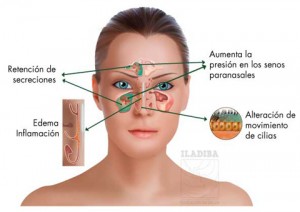
La rinitis consiste en la inflamación de la mucosa que recubre las fosas nasales; se habla de rinosinusitis si esta inflamación se extiende a la mucosa de los senos paranasales.
La rinitis y la sinusitis crónica duran más de 3 meses a pesar del tratamiento. La rinitis y la sinusitis aguda recurrente se definen por la ocurrencia anual de cuatro a más exacerbaciones de 7 -10 días de duración. Los síntomas de la rinitis y sinusitis subaguda persisten entre 4 y 12 semanas y desaparecen por completo tras el tratamiento.
El término rinosinusitis describe con mayor precisión la inflamación de la mucosa que tapiza la nariz y los senos paranasales, y los términos de una sinusitis tal y rinitis debe ser abandonada.
Epidemiología. Los motivos de consulta más frecuentes en Estados Unidos son trastornos relacionados con la rinitis y la sinusitis. Más de 20 millones de consultas anuales se relacionan con estos trastornos, y se gastan billones de dólares en medicaciones destinadas a mejorar los mismos.
Biopatología. La sinusitis se diferencia de la rinitis porque se trata más de un proceso infeccioso que de una disfunción fisiológica.
La base del proceso es una obstrucción del ostium del seno que dificulta la ventilación y el drenaje del mismo, lo que provoca una disminución de la presión de oxígeno en la cavidad y que favorece el crecimiento bacteriano. Los factores que pueden intervenir son muy variados y entre ellos se citan los siguientes:
– Factores locales. Tales como desviación septal, poliposis, taponamientos nasales y administración crónica de sustancias por vía nasal, como vasoconstrictores e inhalantes.
– Factores generales: diabetes mellitus, alteraciones electrolíticas, que reducen la resistencia del organismo, toxicomanías etcétera.
– Factores ambientales: bajas temperaturas, inmersión en aguas contaminadas, sequedad ambiental, contaminación, que reduce la actividad ciliar, trabajar con toxinas, madera, residuos tóxicos, solventes, refinerías de petróleo y gas, curtido de cuero, textiles.
Bacteriología: en la rinosinusitis los gérmenes más implicados en orden de frecuencia son: neumococo, Haemophilus influenzae y Moraxella catarrhalis. En las sinusitis crónicas, adquieren gran relevancia los anaerobios (Veillonella spp., Peptococcus spp., Corinobacterium acnés), algo que también ocurre en las sinusitis maxilares agudas de origen dentario (10% del total), las cuales cursan con una fetidez característica. Conviene recordar el Petrilledium boydii o Pseudoallescheria, si se trata de un paciente con SIDA.
Dentro de las sinusitis no bacterianas tienen especial relevancia dos entidades producidas ambas por infecciones Micóticas:
-Sinusitis por Aspergillus: principalmente por A. fumigatus. La infección puede ser: no invasiva o fulminante. Esta última es típica de inmunodeprimidos, el hongo invade el seno, la órbita y las estructuras intracraneales.
-Mucormicosis rinocerebral: se presenta sobre todo en diabéticos en coma cetoacidotico y en inmunodeprimidos. Además de clínica sinusal, puede aparecer ptosis, Oftamoplejía, afectación de los pares III y VI y clínica sistémica (pulmonar, gastrointestinal). El tratamiento es igual que el anterior con anfotericina intravenosa y desbridamiento quirúrgico, haciendo hincapié en el control hidroelectrolítico).
Localización. El seno más afectado en el niño es el etmoidal, ya que es el primero en desarrollarse. En el adulto es el maxilar seguido en frecuencia por el etmoidal, el frontal y el esfenoidal. Si la sinusitis afecta a todos los senos se habla de pansinusitis. En patologías que afectan al meato medio, se produce una sinusitis asociada del maxilar, del frontal y del etmoides anterior.
Manifestaciones clínicas. El paciente con una sinusitis aguda presenta cefalea importante que característicamente, empeora con las maniobras que aumentan la presión intrasinusal, como por ejemplo, bajar la cabeza. Asociada a rinorrea purulenta y dolor selectivo a la palpación de los puntos sinusales.
Los síntomas mayores de la sinusitis son la presión facial, la congestión o pesadez facial, la obstrucción nasal, la secreción nasal y la anosmia. Entre los síntomas menores se encuentran la cefalea, la halitosis, la fatiga, el dolor dental, la tos y la presión en los oídos. El dolor es un síntoma frecuente en la sinusitis aguda e infrecuente en la sinusitis crónica. Los pacientes con sinusitis crónica con frecuencia refieren sensación de presión y pesadez facial. Los pacientes con sinusitis aguda pueden presentar dolor dental o facial leve, pero también se observa secreción nasal purulenta evidente, a menudo con fiebre franca.
Por lo general la sinusitis debe sospecharse si existen al menos dos síntomas mayores o un síntoma mayor y dos síntomas menores, o la presencia de secreción purulenta durante la exploración nasal.
|
Síntomas mayores |
Síntomas menores |
|
– Dolor o sensación de opresión facial. -Secreción nasal. – Obstrucción nasal. -Anosmia o hiposmia. -Fiebre (en casos de sinusitis aguda). -Presencia de secreción purulenta en la cavidad nasal durante la exploración. |
– Dolor dental. -Halitosis. -Tos – Molestias auditivas. – Fatiga. – Fiebre (para sinusitis crónica) |
Diagnóstico.
Historia clínica.
– La historia clínica debe aclarar si el paciente ha utilizado medicaciones con o sin receta médica, como antihistamínicos, descongestivos, mucolíticos, analgésicos, estabilizadores de los mastocitos o incluso corticoides, y si los mismos han mejorado la sintomatología. Además ciertas medicaciones se acompañan de efectos adversos que afectan a la fisiología nasal, como los anticonceptivos orales, los fármacos antihipertensivos que producen vasodilatación sistémica, la aspirina, los corticoides y los antibióticos.
– Es importante preguntar específicamente por la presencia de alergias, ya sea por factores estacionales o ambientales, la presencia o ausencia de mascotas, alergias alimentarias, cambios ambientales o de residencia recientes, con énfasis especial en la presencia de alfombras, colchones, o filtros de horno nuevos o viejos; o si se ha pintado recientemente las paredes del interior de la casa.
– La anamnesis detallada debe determinar si pueden existir factores contribuyentes como traumatismos o cirugía nasal previa, enfermedades granulomatosas, fibrosis quística, enfermedades reumatológicas, inmunodeficiencias u otras patologías. La congestión nasal unilateral puede ser un signo indicativo de la existencia de alteraciones anatómicas, como desviación del tabique, relacionado quizá con un traumatismo previo, un pólipo u otra masa neoplásica, o quizás incluso con un cuerpo extraño.
Exploración física.
La nariz debe explorarse con un espejo nasal para valorar la anatomía del tabique nasal, la superficie inferior de los cornetes inferiores y la posible existencia de pólipos nasales de gran tamaño u otras masas.
La exploración de la boca, la orofaringe y la pared faríngea posterior, con un depresor lingual cuando sea necesario, en ocasiones puede identificar la presencia de secreción o pus posnasal. La palpación y la transiluminación de los senos, no son suficientes para realizar un diagnóstico fiable.
La exploración nasal endoscópica, realizada casi siempre por un especialista, es el “método de referencia” para estudiar la rinitis y la sinusitis. Con un vibroscopio rígido o flexible puede explorarse con detalle el tabique, los cornetes, el meato medio, el receso esfenoetmoidal, así como la nasofaringe, el orificio de la trompa de Eustaquio y la fosa de Rosenmüller, situada inmediatamente anterior a la trompa de Eustaquio en la nasofaringe.
Pruebas de laboratorio.
1. Cultivos. Los cultivos de las fosas nasales o de la cavidad nasal inferior a menudo carecen de utilidad y no están recomendados. El cultivo guiado por endoscopia y realizado por un especialista puede ayudar en la elección del tratamiento en los pacientes inmunodeprimidos gravemente enfermos, en las rinosinusitis crónicas resistentes al tratamiento o en los pacientes en los que se sospecha que la sinusitis es la causa de meningitis, absceso cerebral, subdural o epidural, afectación orbitaria o trombosis del seno cavernoso.
2. Otras pruebas. En los pacientes con sinusitis aguda puede resultar de utilidad obtener una fórmula leucocitaria. En los pacientes con sinusitis crónica, puede resultar útil mediar la concentración sérica de inmunoglobulinas: la elevación importante de los niveles de inmunoglobulina E (IgE) pueden indicar la existencia de una sinusitis fúngica alérgica, mientras que los niveles reducidos de IgG y de otros subtipos de inmunoglobulinas pueden sugerir una inmunodeficiencia.
3. Pruebas de imagen. La tomografía computarizada (TC) sin contraste está indicada en los paciente en los que se conoce o se sospecha que puedan padecer rinitis y sinusitis. La TC suele solicitarse para documentar la presencia de enfermedad o la mejoría de la misma tras el tratamiento. La TC también sirve para evaluar las complicaciones de la sinusitis o para estudiar la enfermedad en pacientes inmunodeprimidos. Por último, la TC resulta fundamental antes de cualquier tratamiento quirúrgico de los senos.
En caso de rinosinusitis crónica la TC de senos paranasales puede mostrar engrosamiento de la mucosa, opacificación de los senos paranasales, obstrucción del complejo osteomeatal y anomalías anatómicas u óseas.
En la radiografías de senos paranasales se escogen las proyecciones más adecuadas y es posible ver el edema de la mucosa, la veladura del seno, los niveles hidroaéreo, etcétera. Tienen muchos falsos negativos, tienen poca utilidad y no suelen estar recomendadas. Las proyecciones empleadas son las siguientes.
|
Proyección |
Senos valorados |
|
Caldwell (occipitofrontal) |
Senos frontal y etmoidal. |
|
Waters (occipitomentoniana) |
Senos maxilar y frontal. |
|
Hirtz: (axial o craneobasal) |
Seno esfenoidal, celdas etmoidales. |
|
Lateral (bitemporal) |
Esfenoidal, frontal, silla turca, adenoides. |
La TAC es el método diagnóstico radiológico de elección y a prueba de imagen más usada actualmente.
Tratamiento.
Rinosinusitis aguda: El tratamiento consiste en irrigación nasal con solución salina para mejorar la eliminación mucociliar, mucolíticos para fluidificar las secreciones viscosas, hidratación y administración de antibióticos para sinusitis bacteriana (la amoxicilina es el tratamiento de primera línea). Los esteroides tópicos nasales reducen la duración de los síntomas. Los descongestivos tópicos (p.ej., oximetazolina) ayudan en el alivio sintomático; sin embargo, no deben utilizarse por más de 3 días porque puede aparecer congestión de rebote o rinitis medicamentosa. Los antihistamínicos pueden producir resequedad de las secreciones mucosas y por tanto no se recomiendan a menos que existan síntomas de alergia.
El tratamiento está basado en la antibioterapia (amoxicilina-clavulanico de elección) durante 10 – 14 días, y en el intento de una mejor ventilación de los senos paranasales (aerosoles, vasoconstrictores, corticoides intranasales). Se añaden también analgésicos y antiinflamatorios.
Un esquema recomendado por los comités nacionales es:
-Amoxicilina, 500mg cada 8 horas durante 10 – 14 días por vía oral. En caso de alergia utilizar Trimetroprim/sulfametoxazol 160/800mg cada 12 horas durante 10 a 14 días.
– Oximetazolina al 0.5% 3 a 4 veces al día durante 3 a 4 días.
– En aquellos pacientes que presentan fiebre y dolor se recomienda: paracetamol, 500mg, cada 6 horas, por vía oral en caso de fiebre o dolor. Naproxeno 250mg cada 12 horas por vía oral durante 5 a 7 días.
-Tratamiento adecuado de alergias e IRA y evitar humo de cigarrillo, alergénico, contaminación y trauma bárico.
– En los casos de rinosinusitis aguda recurrente se recomienda solución salina vía nasal de 4 a 6 semanas.
Rinosinusitis crónica: El tratamiento por lo general incluye una combinación de antibióticos, irrigación con solución salina, esteroides tópicos por vía nasal, oral o ambos. Los pacientes refractarios al tratamiento se benefician de la cirugía endoscópica funcional de senos paranasales (CEFSP) (Curr Opin Otolaryngol Head Neck Surg. 2007; 15:6). Los objetivos de CEFSP son restablecer la permeabilidad de los orificios de los senos paranasales, ventilar los senos y eliminar selectivamente la mucosa enferma o pólipos.
Sinusitis micótica: En individuos con síntomas crónicos (o agudos recurrentes) que a menudo son sutiles y se limitan a un seno paranasal aislado se observa de manera característica un aspergiloma. Es posible que los enfermos se quejen de percepción de un olor desagradable y en ocasiones comentan la expulsión de desechos micóticos al sonarse la nariz. Por lo general en el seo maxilar se encuentra un aspergiloma constituidos por Aspergillus fumigatus, con infiltración escasa por células inflamatorias. La intervención quirúrgica para eliminar el aspergiloma y restablecer la ventilación del seno casi siempre cura la enfermedad. Puede llevarse endoscópicamente.
Complicaciones.
1. Orbitarias: son las más frecuentes, y el origen suele estar en el etmoides, debido a la localización anatómica del mismo. Se distinguen cinco cuadros clínicos que ordenados de menor a mayor gravedad con los que se enumeran a continuación: la celulitis preseptal, la celulitis orbitaria, el absceso subperióstico, el absceso orbitario y la trombosis del seno cavernoso. En el caso del absceso orbitario, el riesgo de ceguera es elevado, por lo que la cirugía debe ser inmediata.
2. Intracraneales: la meningitis es la más frecuente de ellas y su origen suele ser etmoidal o esfenoidal. El absceso epidural constituye la segunda complicación intracraneal más habitual y suele ocurrir tras una sinusitis frontal. Otras posibles complicaciones son la osteomielitis, el absceso cerebral y el empiema subdural.
Poliposis nasosinusal.
Los pólipos nasales son regiones inflamatorias, edematosas, hiperplásicas de la mucosa nasal que a menudo producen obstrucción al drenaje de los senos paranasales.
Es una forma especial de rinosinusitis crónica, muy frecuente (2% de la población). Los pólipos son unas formaciones benignas que crecen a partir de la mucosa sobre todo en la etmoidal y alrededor del cornete medio, por mecanismos inflamatorios crónicos. Ocasionan síntomas como otras rinitis: obstrucción nasal, rinorrea, hiposmia, sin estornudos ni prurito nasal.
Si un paciente presente alteraciones en el olfato y rinosinusitis crónica (esta última con más de 12 semanas de evolución) se debe investigar de forma obligada la presencia de alguna obstrucción como pueden ser la existencia de pólipos nasales.
Las poliposis nasosinusales son más frecuentes en hombres en relación 2 -3:1. Se presenta a cualquier edad, con media a los 42 años, en todas las razas. Los pólipos nasales se presentan con más frecuencia en pacientes que padecen o han padecido alguna de las siguientes condiciones: fibrosis quística (6 a 48%), asma (16.5%), intolerancia al AAS (11 a 20%), rinitis no alérgica (5%), rinitis alérgica (0.5 a 1.5%) y antecedente familia de poliposis nasal (14 a 52%).
Se diagnóstica con simple rinoscopia nasal como masas blandas semitransparentes, móviles y translúcidas, con aspecto de <<granos de uva>> que generalmente se encuentran en la parte superior de la cavidad nasal y proceden del complejo osteomeatal. Se pueden encontrar en ambas fosas nasales y adoptar la forma de la región anatómica donde se encuentran; pueden presentar ulceraciones con sangrado en ocasiones.
Las pruebas de imagen, sobre todo la TC, sirven para ver la extensión de la poliposis.
La radiografía simple de senos paranasales es de poca ayuda en el diagnóstico del pólipo o pólipos nasales, porque general muchos falsos positivos y negativos. El TC, en cortes axiales y coronales constituye el estudio de elección para confirmar la localización y extensión anatómica de la lesión que permite planear el tipo de cirugía y evitar complicaciones intraoperatorias y postoperatorias. La resonancia magnética nuclear (RMN) no es un método de rutina y se reserva para diferenciar pólipos de tumores, mucoceles o infección fúngica.
La biopsia nasal se realiza cuando existe sospecha de neoplasia maligna o Granulomatosis, siempre después de realizar TC que descarte masa muy vascularizada.
Para mejorar los pólipos se disponen de tratamientos médicos, sobre todo con corticoides tópicos y orales (eje central del tratamiento de la poliposis). Se recomienda el uso de glucocorticoides tópicos y sistémicos en el tratamiento de pólipos nasales porque disminuyen los síntomas de obstrucción nasal, mejoran el olfato y disminuyen el tamaño del pólipo en algunos casos.
Con mucha frecuencia, hay que optar por el tratamiento quirúrgico cuando llegan a obstruir la fosa nasal (el pólipo de Killian, desde el inicio), mediante cirugía endoscópica.
El tratamiento quirúrgico queda a cargo únicamente del otorrinolaringólogo y está indicado cuando no hay respuesta al tratamiento médico.
Los procedimientos quirúrgicos clásicos considerados son:
-
Pólipos nasales sin patología de senos paranasales: polipectomía de asa.
-
Pólipos nasales con sinusitis maxilar: Caldwell Luc
-
Pólipos nasales con sinusitis etmoidal: etmoidectomía.
-
Pólipos nasales son sinusitis esfenoidal: esfenoidectomía.
La cirugía endoscópica (CENS) está indicada en la poliposis nasal masiva y en recidivas.
Rinitis alérgica.
-
La rinitis consiste en la inflamación de la mucosa que recubre las fosas nasales; se habla de rinosinusitis si esta inflamación se extiende a la mucosa de los senos paranasales.
-
La rinitis alérgica es una enfermedad inflamatoria crónica de la mucosa nasal mediada por anticuerpos IgE alérgeno-específicos, asi como citocinas y mediadores.
-
Ácaros del polvo y epitelios de animales, son factores de riesgo para el desarrollo de rinitis alérgica. En los adultos es importante investigar factores ocupacionales.
-
La contaminación, la exposición temprana al tabaquismo pasivo y las infecciones virales, pueden alterar la permeabilidad de la mucosa respiratoria, lo que favorece la sensibilización alérgica en los pacientes susceptibles.
-
En los pacientes susceptibles, previamente sensibilizados por algunos alergenos, se produce una IgE específica contra esos alérgenos.
-
Dependiendo del tipo de neumoalérgeno, la rinitis podrá ser: Estacional (una estación del año) o perenne (todo el año). El ejemplo del tipo estacional son: los pólenes de las gramíneas, las malezas y de árboles como el olivo, el plátano, el ciprés. Mientras que en la rinitis perenne pueden ser: los ácaros del polvo doméstico, el pelo de animales, ciertos alimentos.
-
Sus síntomas principales, desencadenados por la exposición a alérgenos, son la rinorrea acuosa, obstrucción nasal, prurito nasal y/o ocular y estornudos en salva, los cuales remiten espontáneamente o con tratamiento. Frecuentemente, los pacientes con rinitis alérgica presentan síntomas conjuntivales y de asma. También pueden presentar: drenaje nasal posterior, prurito ótico y del paladar. En los niños pequeños, la congestión nasal puede ser la única manifestación clínica de la rinitis alérgica.
-
En la exploración física se pueden encontrar: Facies adenoidea, estigmas alérgicos (ojeras, líneas de Dennie, surco nasal) y alineación nasal.
-
La mucosa nasal se encuentra edematosa y pálida, los cornetes se ven crecidos y de un color pálido-violáceo. Generalmente se encuentra acumulación de moco, y ocasionalmente pólipos nasales.
-
Dado que la etiología es alérgica, habrá un incremento de eosinófilos en sangre y exudado nasal, así como de IgE en sangre.
-
El diagnóstico se basa en las características del cuadro clínico en cada paciente, mediante una historia clínica detallada, con énfasis en los antecedentes familiares de alergia, factores predisponentes y en los hallazgos del examen rinológico anterior y posterior. Algunas pruebas de laboratorio, como la biometría hemática completa, química sanguínea,, niveles de inmunoglobulinas y cultivos de secreciones, son solicitados con frecuencia, sin embargo, aunque los niveles séricos de la IgE total se encuentran elevados en la mayoría de los pacientes con rinitis alérgica, la prueba no es sensible o específica para su diagnóstico, debido a que existen diversas patologías en las que también se encuentran elevados.
-
La citología nasal positiva es diagnóstica.
-
El diagnóstico clínico y los alérgenos desencadenantes de la alergia se confirman mediante las pruebas de IgE específica, como son las pruebas cutáneas y las pruebas de ELISA.
-
Interrogar sobre la predominancia de rinorrea u obstrucción nasal. La rinorrea es más común cuando los síntomas son estacionales, en cambio la obstrucción nasal se presenta más en rinitis perenne.
-
Los esteroides nasales constituyen la primera línea de tratamiento de la rinitis alérgica persistente, sobre todo en la obstrucción. La aplicación del medicamento se debe dirigir hacia los cornetes para no lesionar la mucosa septal.
-
Su tratamiento es el mismo que el de cualquier proceso alérgico: evitar la exposición al alérgeno, usar descongestionantes, antihistamínicos (mayormente recomendados los de segunda generación), corticoides intranasales.
-
Los descongestionantes en cursos cortos, solo son efectivos para aliviar la obstrucción nasal. Pero no controlan el prurito, los estornudos o la rinorrea. No se deben utilizar más allá de una semana, ya que pueden causar efecto de “rebote”.
Rinitis no alérgica.
-
Los pacientes con rinitis alérgica y no-alérgica, comparten síntomas comunes como son la congestión nasal, rinorrea, estornudos y goteo postnasal.
-
El sistema nervioso autónomo ejerce un efecto nocivo mayor en los pacientes con rinitis no alérgica, que en los pacientes con rinitis alérgica, con un predominio del sistema parasimpático que incrementa el flujo sanguíneo, el edema y la secreción nasal, que se manifiesta con rinorrea y obstrucción nasal.
-
Actualmente no hay una prueba de diagnóstico específica para la rinitis no alérgica, y por lo tanto, el diagnóstico es esencialmente de exclusión.
Rinitis vasomotora.
-
Aparece en edades medias de la vida.
-
La clínica es muy similar (episodios de estornudos, obstrucción nasal y rinorrea anterior o posterior).
-
Sin embargo, la etiología es distinta, se debe a una hiperfunción parasimpática y los desencadenantes son muy inespecíficos: cambios bruscos de temperatura, corrientes de aire, olores irritantes, bebidas heladas, alcoholicas, alimentos condimentados, etc.
-
Ésta rinitis está favorecida por fármacos como la reserpina, las alteraciones hormonales como el hipotiroidismo, el embarazo la toma de anticonceptivos orales, etc.
-
Las pruebas de laboratorio son negativas. Actualmente, no hay una prueba de diagnóstico específica el diagnóstico es esencialmente de exclusión.
-
El tratamiento médico de la rinitis idiopática consiste en evitar los factores precipitantes y la administración tópica de bromuro de ipratropio, azelastina y esteroides intranasales.
Rinitis crónica no alérgica con eosinofilia (NARES) o intrínseca.
-
Es una rinitis crónica (obstrucción nasal, hiposmia e hidrorrea, sin prurito nasal y sin estornudos), perenne, con abundantes eosinófilos en el exudado nasal que, sin embargo, no es de etiología alérgica.
-
Se asocia a poliposis nasosinusales y asma.
-
La triada de asma bronquial, poliposis nasal e intolerancia a la aspirina, se considera por, algunos autores, como parte del síndrome de NARES.
-
Diagnóstico las pruebas diagnósticas más importantes son las pruebas cutáneas, que son negativas. La citología nasal muestra eosinófilos abundantes en el moco nasal, pero no es una prueba diagnóstica confiable. La biometría hemática generalmente muestra una eosinofilia elevada.
Rinitis ocupacional.
-
Los pacientes con rinitis ocupacional sólo presentan la sintomatología en el lugar donde trabajan.
-
Acuden con síntomas irritativos en los ojos y obstructivos en la nariz.
-
Frecuente en: panaderos, ganaderos, veterinarios, etc. Se debe de evitar la exposición de las sustancias ofensivas, es el primer paso del tratamiento. Se recomienda el uso de protectores.
Rinitis por fármacos.
-
Pueden cursar tanto con obstrucción como con sequedad.
-
Ciertos medicamentos de uso habitual, como la aspirina, los anticonceptivos orales, los vasoconstrictores y los b-bloqueantes.
Rinitis del embarazo.
-
Especialmente se produce en la segunda mitad de la gestación. Se cura espontáneamente tras el parto.
-
Los estrógenos, progesterona y la hormona del crecimiento de la placenta, alteran el sistema nervioso autónomo, incrementando la actividad del sistema parasimpático, acetilcolina y acetilcolina transferasa.
-
La congestión nasal característica de la rinitis hormonal durante el embarazo, se atribuye a la vasodilatación e hipersecreción causada por las hormonas circulantes.
-
Si los síntomas son muy molestos, se indican lavados nasales con soluciones salinas, y si los síntomas persisten, un tratamiento corto con descongestionantes tópicos.
Patología tumoral benigna
-
Mucoceles
-
Son quistes secretores recubiertos por la mucosa del seno paranasal
-
Tiene predominio por el seno frontal, aunque puede afectar cualquiera de los senos paranasales
-
Están formados por la acumulación de las secreciones glandulares y de la descamación cutánea provocada por la obstrucción del ostium del seno paranasal afectado
-
La secreción puede ser clara o ámbar pero generalmente es espesa
-
Son causados por la obstrucción del conducto secundarios a infección crónica, traumatismo o cirugía
-
Se manifiestan con dolor intermitente o persistente causado por la expansión del quiste en el área frontal que erosiona el septum intersinusal e invade el seno contralateral. Si el crecimiento fuera hacia abajo erosiona el techo orbitario y desplaza el ojo provocando proptosis.
Los mucoceles del seno esfenoidal tienden a erosionar la pared posterior del seno, lesionando la hipófisis o el vértice orbitario provocando pérdida visual.
Los mucoceles etmoidales desplazan el contenido orbitario y producen proptosis
-
La expansión de los mucoceles causa compresión de la mucosa y reabsorción ósea de las paredes del seno paranasal afectado.
-
El tratamiento es quirúrgico removiendo el mucocele, la mucosa de recubrimiento y obliterando al seno paranasal afectado
-
Las complicaciones incluyen fístula de líquido cefalorraquídeo, absceso cerebral y meningitis
-
Papiloma
-
Se presentan en la nariz y senos paranasales
-
Los papilomas escamosos del vestíbulo nasal son muy parecidos a los encontrados en otras regiones del cuerpo
-
En el área nasosinusal hay tres tipos de papilomas schneiderianos: invertido, fungiforme y cilíndrico.
Papilomas fungiformes: son alrededor del 50% de los casos y se encuentran en la porción anterior del septum y en el vestíbulo nasal. Causan sangrado y obstrucción
Papilomas cilíndricos: son el 3% de los casos, se localizan en la pared lateral de la nariz y en los senos paranasales
Papilomas invertidos: es una lesión benigna asociada al virus de la papilomatosis humana. Tiene un comportamiento más agresivo que el resto, tienden a ser más recurrentes, localmente destructivos y se pueden malignizar. 95% de los casos se encuentran en la pared lateral, en el área del cornete y meato medio y tienden a invadir los senos maxilares y senos etmoidales
-
Cuando un papiloma se torna agresivo erosiona la base del cráneo, invade la órbita, causa proptosis, otalgia, hipoestesia de la segunda rama del trigémino.
-
El tratamiento es la resección completa del papiloma mediante maxilectomía medial o rinotomía lateral o sublabial ampliado
-
La recurrencia se presenta hasta en un 80% de los casos y se requiere un seguimiento estricto con control endoscópico para tratar las recurrencias de manera temprana y prevenir la malignidad
-
Poliposis
-
Son proliferaciones inflamatorias crónicas, de aspecto liso, originadas en el epitelio nasal y relacionados a procesos inflamatorios crónicos
-
Se observan con mayor frecuencia en pacientes con rinitis no alérgica, rinosinusitis fúngica alérgica, intolerancia a la aspirina. Es poco frecuente en niños menores de 10 años
-
Los pólipos nasales son de color amarillo aperlado y con apariencia de racimo de uvas.
-
Afectan con mayor frecuencia los senos etmoidales en su porción anterior donde la mucosa nasal es más delgada y propensa al edema, lo que facilita la formación del pólipo.
-
El pólipo antrocoanal es una masa polipoide grande, que se origina en el seno maxilar que sale por el ostium del meato medio, obstruye la nariz y ocluye las coanas
-
Los esteroides son el medicamento más efectivo en el tratamiento de la poliposis por su acción antiinflamatoria, antialérgica e inmunosupresora. En casos severos se administran corticoesteroides sistémicos. Los corticoesteroides intranasales pueden reducir el tamaño del pólipo y las recurrencias.
Generalmente la resección quirúrgica se indica en la mayoría de los casos
Tumores benignos de tejido conectivo
-
Osteoma
-
Son tumores formados por una zona central de hueso trabecular, rodeado por una capa de hueso compacto bien definido.
-
Pueden ser sésiles o pedunculados y se presentan con frecuencia en el seno frontal, seguido del etmoidal y maxilar.
-
La mayoría de los osteomas son asintomáticos aunque ocasionalmente pueden producir dolor, cefalea, deformidad de la órbita y pueden obstruir el drenaje lo que deriva en infecciones
-
Los estudios de imagen demuestran una imagen de masa ósea densa con borden bien delimitados
-
El tratamiento quirúrgico está delimitado a casos sintomáticos
-
Angiomas
-
Pueden ser capilares, cavernosas o telangiectasias múltiples
-
Los capilares son los más frecuentes y se localizan principalmente en el septum nasal
Las manifestaciones clínicas más frecuentes son epistaxis, úlcera y formación de costras en el lugar del angioma.
El tratamiento consiste en extirpación y cauterización de la lesión.
-
El angioma cavernoso afecta la punta de la nariz. Se presenta en recién nacidos e involuciona con la edad. Se asocia a hemangiomas de otras partes del cuerpo.
Por su tendencia a involucionar, no requieren tratamiento médico o quirúrgico. En casos complicados con úlceras, infección y sangrado se utilizan corticoesteroides.
-
Las telangiectasias múltiples se presentan en el síndrome familiar de Weber- Rendu- Osler
Se caracteriza por hemangiomas en cara, labios, septum nasal, lengua y mucosa bucal.
En casos de epistaxis recurrente, la cauterización se asocia a las recurrencias y a la perforación del septum
-
Granuloma benigno de células gigantes
-
Predomina en el sexo femenino y es raro antes de los 30 años
-
Está formado por una corteza firme y un centro friable. Histológicamente presenta células gigantes
-
Generalmente se presenta en los senos maxilar y etmoidal
-
Los estudios de imagen muestran lesiones con trabeculaciones, rodeadas por una pared parcial o completa y sin erosión ósea
-
El tratamiento es una extracción quirúrgica radical
-
Rinofima
-
Enfermedad deformante y progresiva
-
Hay hiperplasia de las glándulas sebáceas, oclusión de los conductos con formación de quistes y cierta fibrosis que causa engrosamiento de la piel de la nariz
-
Se ha relacionado con deficiencias vitamínicas, estrés, ingestión de bebidas alcohólicas, problemas hormonales o infecciones
-
Existe una asociación frecuente entre rosácea y rinofima
-
Aparece generalmente en hombres entre los 50 y 70 años
-
El tratamiento será con antibióticos, crioterapia, radioterapia e incluso injertos de piel
Tumores embrionarios
-
QUISTES DERMOIDES
-
Malformaciones congénitas de origen ectodérmico
-
Son lesiones bien delimitadas, rodeadas por una cápsula fibrosa. Contienen material espeso amarillento, folículos pilosos, glándulas sebáceas y sudoríparas
-
Se ubican generalmente en la frente, cuello, cuero cabelludo y región nasoetmoidal donde se comunica con la piel de la nariz a través de las suturas de los huesos de la nariz
-
Algunos afectan sólo la piel y los huesos nasales, mientras que otros afectan también la duramadre
-
El tratamiento es la resección quirúrgica
-
Gliomas
-
Se originan de los residuos de la duramadre y de otros elementos neurogénicos
-
No tienen comunicación con la piel de la nariz
-
Se manifiesta con una masa intra o extra nasal que pueden causar obstrucción nasal
-
Se diagnostica a través de una resonancia
-
Su tratamiento es la resección completa
Tumores neurogénicos
Afectan generalmente la cabeza y el cuello y en 4% de los casos afectan los senos paranasales
-
Schwannomas
-
Dentro de los huesos faciales y a lo largo de las ramas del nervio trigémino y en los nervios del sistema autónomo, se presentan los schwannomas que crecen en la superficie del nervio afectado y rara vez se malignizan
-
Los neurofibromas son lesiones solitarias en su mayoría o pueden ser múltiples como en la neurofibromatosis de von Recklinhausen
-
Las lesiones solitarias son cutáneas y se manifiestan como tumores blandos del mismo color de la piel que se invaginan por un orificio pequeño de la piel
-
Los neurofibromas subcutáneos son lesiones firmes, pequeñas y profundas
Tumores malignos de nariz
Generalidades
Son poco frecuentes y afectan más a varones adultos. En el adulto por orden de frecuencia es carcinoma epidermoide, adenocarcinoma y carcinoma indiferenciado. En los niños el rabdomiosarcoma e histiocitoma.
Factores etiológicos
-
Exposición al polvo de madera (adenocarcinoma de etmoides).
-
Tóxicos como níquel (Ca. Epidermoide)
Epidemiologia
Frecuencia
-
Seno maxilar (50%)
-
Etmoides (30%)
-
Fosas nasales (20%)
Las metástasis a nariz son raras, el carcinoma renal es el tumor que metastatiza con mayor frecuencia, seguido del carcinoma pulmonar y de la mama.
Diagnóstico
Endoscopia
Pruebas de imagen
Tratamiento
Quirúrgico el más empleado.
Quimioterapia suele ser con fines paliativos.
Radioterapia asociado a la cirugía o tumores radiosensibles.
Carcinoma epidermoide
Es el tumor maligno más frecuente de la nariz, se origina con mayor frecuencia en la pared lateral, septum y es raro en el vestíbulo nasal.
Son destructivos e invaden cartílago y hueso y tienen un comportamiento biológico indolente.
Sobrevida del 80% en los casos detectados oportunamente.
-
Del septum nasal.
-
Manifestaciones:
-
Obstrucción nasal.
-
Sangrado
-
Formación de costras
-
Rinorrea
-
Ulceración
-
Erosión
-
Destrucción del septum nasal.
-
-
Tratamiento
-
Resección quirúrgica con márgenes amplios.
-
Se puede abordar por vía intranasal, rinoplastía externa, alotomía o rinotomía lateral.
-
-
Invasión
-
Mucosa
-
Submucosa
-
Pericondrio y periostio
-
-
-
De la pared lateral. Invaden la órbita, cavidad nasal, boca y nasofaringe.
-
Tratamiento. Maxilectomía con o sin exenteración de la órbita, complementado con radioterapia postoperatoria.
-
-
Nasosinusales.
-
Obstrucción nasal unilteral
-
Epistaxis
-
Rinorrea serosanguinolenta
-
Cefalea
-
Diplopía
-
Proptosis
-
Cuando invaden la nasofaringe frecuentemente afectan la función de la trompa de Eustaquio lo que se asocia a otitis serosa unilateral.
-
La invasión del tumor a la mejilla o al techo del seno maxilar provocan un adormecimiento del área inervada por la rama infraorbitaria del N. trigémino.
-
-
Seno maxilar. El carcinoma epidermoide es el tumor maligno más frecuente. Son comunes en el sexo masculino en la 5ª a 6ª década de la vida. En etapas tempranas son asintomáticos y en etapas tardías tienden a invadir la órbita, cavidad nasal, boca y nasofaringe.
-
Tratamiento.
-
Estadios tempranos T1 y T2: Abordaje sublabial con maxilectomía medial, inferior o resección amplia.
-
Avanzados: Maxilectomía parcial o total, con o in exenteración de la órbita.
-
-
Adenocarcinoma
Afecta con mayor frecuencia la porción superior de la nariz, ocupa el 40-68% de los tumores etmoidales. La recurrencia local y la invasion intracraneana son las causas más frecuentes de muerte.
-
Capilar. Lesión bien localizada y se asocia a polvos de madera.
-
Sésil. Agresiva, invasiva y con bordes amplios.
-
Alveolar-mucoide. Abundante mucina, más agresiva y peor pronóstico.
Tratamiento. Resección en bloque, por medio de un abordaje craneofacial.
Carcinoma adenoideo quístico
Se origina en glándulas salivales menores o en las glándulas del epitelio nasosinusal. Son tumores de crecimiento lento, pero agresivos localmente, por su tendencia a invadir los espacios perineurales donde afecta a los nervios maxilar, mandibular y vidiano de forma que se disemina hacia la cavidad craneal.
Por orden de frecuencia afectan al seno maxilar, paladar y cavidad oral.
Hay tres patrones histológicos: tubular, cribiforme y sólido.
Tendencia a recurrencia local y la incidencia de metástasis distales ocurre en 85% de los pacientes, siendo más común en pulmón, hueso, hígado y riñones las cuales son bien toleradas en la fase temprana.
Tratamiento: Resección quirúrgica en bloque, seguida de radioterapia.
Carcinoma indiferenciado
Es muy agresivo, poco frecuente y tienden a invadir el cráneo. Más del 50% presentan proptosis, diplopía y disminución de la agudeza visual.
Tratamiento: Quimioterapia, radioterapia y resección quirúrgica.
Tumores linforeticulares
Linfoma
Poco frecuentes de nariz y cavidad nasal, predomina variedad no Hodgkin.
Los sinonasales predominan en la 4ª y 5ª década de vida, con frecuencia afecta a los niños.
-
Células T. Predominan en población asiática y pacientes con infeciones por el virus de Eipstein-Barr. Infiltran y destruyen vasos sanguíneos y provocan necrosis por isquemia con ulceración y destrucción del septum nasal y de las estructuras faciales de la línea media.
-
Células B. 55-85% de los linfomas nasosinusales en Occidente y en pacientes con historia de sinusitis crónica. No invaden vasos sanguíneos, ni causan necrosis o ulceración.
Tratamiento:
Resección de áreas necrosadas y toma de biopsia. + radioterapia + quimioterapia.
Tumores malignos del tejido conectivo
Melanoma
Representan el 1% de todos los melanomas, afectan con mayor frecuencia en el septum y en la pared lateral nasal. Provocan síntomas obstructivos o hemorrágicos. Los nasosinusales son más agresivos que los cutáneos.
Tratamiento: Quirúrgico con resección de una porción amplia de tejido sano.
Condrosarcoma
Aparición poco frecuente, generalmente en la 4ª década y en género masculino. Representa el 5 a 10% de los sarcomas de cabeza y cuello.
Diagnóstico: La TAC muestra lesiones calcificaciones en forma de anillos y destrucción ósea.
Tratamiento:
Resección quirúrgica amplia, seguida de radioterapia y quimioterapia.
Hemangiopericitoma
Es un tumor vascular poco común formado por la proliferación de unas células vasculares de origen mesenquimatoso, que se enrrollan alrededor de los capilares y de las vénulas post capilares, con propiedades contráctiles que regulan el flujo sanguíneo, llamadas pericitos de Zimmerman.
80-95% aparecen después de la segunda década y 10% se presentan en niños.
Masa de apariencia firme, con inflamación bien circunscrita de la mucosa.
Su comportamiento biológico maligno se relaciona con su localización anatómica; en los senos paranasales y en la cavidad nasal, tienden a mostrar comportamiento indolente y en la lámina cribosa tienden a metastatizar. Las metástasis son generalmente a pulmón, hígado, hueso y ganglios linfáticos.
Tumores malignos neurales
Estesioneuroblastoma o neuroblastoma olfatorio
Localizado en el neuroepitelio olfatorio que se encuentra localizado en la porción superior de la cavidad nasal, lamina cribiforme y en la porción superomedial del cornete superior.
Representa el 6% de los tumores malignos de la cavidad nasal y el 0.3% de las neoplasias malignas del tracto áerodigestivo superior.
Patrón bimodal: con un pico entre los 11 y 22 años y otro en la 5ª y 6ª década de la vida.
Clínica:
-
Obstrucción nasal unilateral (70%).
-
Epistaxis (40%)
-
Rinorrea
-
Cefalea
-
Anosmia
-
Diplopia
-
Limitacion del movimiento ocular.
-
Proptosis
-
Ceguera
-
Masa intranasal unilateral
Diagnóstico:
Examen nasal: Tumor rojo-grisáceo localizado en la porción superior de la nariz, que sangra fácilmente con la manipulación.
TAC: Aparece como una masa de tejidos blandos homogénea que con el contraste se magnifica uniformemente.
RM: Define con mayor precisión los que se extienden a la órbita o cráneo.
Tratamiento: Resección quirúrgica por vía craneofacial, con quimioterapia de inducción y radioterapia postoperatoria.
Bibliografía
-
Manual CTO de Medicina y Cirugía. Otorrinolaringología pág. 47 – 61
-
Harold Ludman, P. J. (2007). ABC of Ear, Nose and Throat. UK: Blackwell Publishing.
-
M., D. J. (2013). Temas Selectos en Otorrinolaringología y Cirugía de Cabeza y Cuello. Facultad de Medicina de la Universidad Autónoma de San Luis Potosí.: Prometeo Editores.
-
Rudolf Probst, G. G. (2006). Basic Otorhinolaryngology. A step-by-step learning guide. Alemania: Thieme.
-
TEMAS SELECTOS EN OTORRINOLARINGOLOGÍA Y CIRUGÍA DE CABEZA Y CUELLO DR. JAVIER DIBILDOX M. Capítulo 26. Tumores de la nariz y senos paranasales. (P. 353- 360)
-
Kligensmith, Mary, Manual Washington De Cirugía 6ª Edición. Lippincott Willians Y Wilkins ; 2012. Cap. 28. P: 648